大腸内視鏡検査(大腸カメラ)とは、肛門から内視鏡を挿入し、直腸から盲腸までの全大腸(一部小腸)を調べる検査のことです。その内視鏡の中でも、当院では次世代の内視鏡システムを導入しております。
当院の内視鏡検査は、鎮静剤・鎮痛剤などを使用することで、楽にお受けいただくことが可能です。

大腸カメラ検査

大腸カメラ検査

大腸内視鏡検査(大腸カメラ)とは、肛門から内視鏡を挿入し、直腸から盲腸までの全大腸(一部小腸)を調べる検査のことです。その内視鏡の中でも、当院では次世代の内視鏡システムを導入しております。
当院の内視鏡検査は、鎮静剤・鎮痛剤などを使用することで、楽にお受けいただくことが可能です。
厚生労働省は最近、がん統計において、男女合計の罹患数1位は大腸がんであり、最近20年間で、大腸がんによる死亡数は1.5倍に増加したことを公表しました。
大腸がんは、早期のうちに診断・治療がなされれば、100%近くの方ががんで死亡することなく助かります。つまり大腸がんは、定期的な内視鏡検査により予防できるということです。
そのため大腸内視鏡検査は、30~40歳の間に一度は受けておくことが望ましいとされています。
大腸がんは、結腸がんと直腸がんに分けられ、近年は直腸がんやS状結腸がんが増えています。大腸がんの発症には加齢、飲酒、喫煙、食の欧米化、運動不足といった生活習慣が大きく関わっているとされていますが、ほとんどは良性の大腸ポリープから発生します。そのため、良性のポリープの時点で切除することが大腸がんの予防になります。
大腸ポリープや早期の大腸がんは内視鏡による切除で治療が完了しますが、大腸がんはかなり進行しないと自覚症状が現れにくいため、早期発見のためには症状のない段階で定期的な内視鏡検査を受けることが必要です。
また近親者に大腸がんや大腸ポリープの方がいる場合、大腸がん発症リスクが上昇することも指摘されています。特に、家族性大腸腺腫症やリンチ症候群の近親者がいる場合には注意が必要です。大腸がんは、早期発見できれば完治できる可能性の高いがんです。
また、将来がん化する可能性がある大腸ポリープを切除することで大腸がんの予防にもつながります。早期大腸がんや大腸ポリープを発見し、ポリープを切除することができる大腸カメラ検査を定期的に受けることが早期発見や大腸がんの予防には有効です。
当院では、楽に、出来るだけ苦痛のないように大腸内視鏡検査を受けていただけるようにすることで定期的に検査を受ける方を増やし、地域の方の大腸がんの発症率や死亡率を下げることに貢献したいと考えています。
日々の生活の中で、ご不安がある方もお気軽にご相談ください。
以下の症状をお持ちの方は大腸内視鏡検査(大腸カメラ)をおすすめしております。
当院では、鎮痛剤・鎮静剤を使用することにより使用する量によりますが、「ぼんやり」あるいは「ウトウト」しているうちに検査が終わることもあれば、寝ているうちに検査が終わることもできます。
大腸内視鏡検査は、挿入技術などの工夫により、検査時の痛みを抑えることは可能ですが、しかしながら内視鏡挿入時に痛みを感じやすい方がいるのも確かです。特に、痩せている方、腹部手術や腹膜炎などで腸管の癒着を指摘されている方、腸が長いと言われている方、これまでの内視鏡検査で痛みを感じた方は、次回内視鏡検査の際も痛みが出やすいと言われています。
当院では、鎮静剤使用を希望される方には、少量の鎮静剤を使用することにより、苦痛なく内視鏡検査することが可能となります。また使用する鎮静剤の種類も工夫しており、一人ひとりに適合した鎮静剤を選択することにより、これまで鎮静剤が効かないとされる方にも、しっかり対応できます。
ただし、妊娠中の方、授乳中で断乳できない方、鎮静剤アレルギーのある方などにおいては、使用できないことがありますので、検査前にご相談できます。これまで大腸内視鏡検査時に、つらい思いをした方はぜひ当院にご相談ください。
大腸の中を観察する際には、小さなポリープなどの微細な病変を見逃さないように、大腸の中を空気で膨らませる必要がありますが、当院では二酸化炭素送気装置等の炭酸ガスを採用しておりますので、おなかが張りにくく、苦痛がない状態でお受けいただけます。
大腸カメラを行う前には、液体の下剤(腸管洗浄液)を大量に飲んで大腸の中をきれいに空っぽにすることが見逃しの無い検査をする上で欠かせません。しかし、この下剤を飲むことを苦痛に感じる方は少なくありません。
当院では、下剤を院内で服用していただくことが可能です。
次のようなお悩みを持たれる患者様には「院内下剤」が適していると考えます。
当院では下剤を内服し、その後何度か便を出していただくための専用トイレ付き個室(FireTVあり)を2部屋ご用意しています。プライバシーに配慮していますので、他の方の目も気になりません。鎮痛剤・鎮静剤を使用された方は検査後、内視鏡専用ベッドに寝たままの状態で、スタッフがリカバリールームまでお連れいたします。目が覚めるまで、そのままゆっくりとお休みいただけます。目が覚めたあと検査結果の説明を受けていただきご帰宅いただきます。
世界的に評価の高いオリンパス社製の内視鏡システムEVIS X1を導入しています。内視鏡と観察するためのモニターは4K対応モニターですから、精度の高い検査をより短時間に行うことができます。
当院では、院内感染予防に特に気をつけております。内視鏡自動洗浄消毒装置を導入し、日本消化器内視鏡学会および日本消化器内視鏡技師会の内視鏡・洗浄ガイドラインに基づいた内視鏡の洗浄と高水準消毒を毎症例実施しております。消毒液は酢酸を原料とした過酢酸消毒液で、他の消毒液で報告されているアレルギーの問題もなく、体と環境にやさしい消毒液とされています。
処置具は全て超音波洗浄機とオートクレーブという機器によりしっかり滅菌し使用しています。学会が定めたガイドラインに沿った消毒衛生管理をしておりますので、安心してお受けいただけます。
また、必要に応じてディスポーザブル製品(1回切りの使い捨て)も使用しております。
大腸内視鏡検査は腸内を内視鏡で直接観察する検査ですので、下剤により腸の中をきれいにする必要があります。
検査時間は通常15分程度ですが、腸の長さや状態により個人差があります。
ポリープ切除をする場合は、ポリープの数や大きさにより、上記検査時間よりも15~30分程度長くかかる場合もあります。
大腸内視鏡検査の流れは次の通りです。
大腸内視鏡検査をご希望の場合は、基本的に、事前に外来を受診していただきます。
検査前には、服用中のお薬を確認させていただく必要があります。(お薬手帳をお持ちの方は持参ください)
血液をサラサラにする薬を内服されている方は、必要に応じて検査数日前より休薬していただくことがありますのでお伝えください。
食事は、検査食を食べていただくか、消化が良く大腸に残りにくい食事を摂取していただきます。夕食は21時までにお済ませください。
水、薄いお茶、スポーツドリンクは夜間も摂取可能です。
検査に備えて早めに就寝しましょう。
・常用している薬は検査予約時の指示通り服用してください。
・糖尿病の方は、検査当日の朝の薬は服用しないでください。
・お水、薄いお茶、スポーツドリンクは摂取可能です。
・ご自宅で、洗浄液を1~2L飲んでいただきます。5~10回の排便により、便の性状が透明で黄色の水様になれば大丈夫です。(※全身状態などにより、院内での内服をお願いすることがあります)
・指定された時間までに来院し、診察券・同意書を提出し、受付をしてください。
・排便状態・性状などの確認をします。必要に応じて洗浄液の追加内服や、浣腸の処置が必要となります。
アクセサリー、時計などの貴金属類は外してください。
ストレッチャーに横になり、点滴をしながら鎮静剤と鎮痛剤を注射し、リラックスした状態で検査を行います。
検査を実施します(所要時間は観察のみの場合15分程度です)。
検査終了後はリカバリールームで30分~1時間程度休んでいただきます。
回復後、医師より検査結果の説明があります。
検査後、車や自転車の運転は極力控えて頂く様よろしくお願いします。
万が一お車等で来院された場合は、麻酔の覚める注射の後にしっかり休んでから帰宅して頂くことになります。
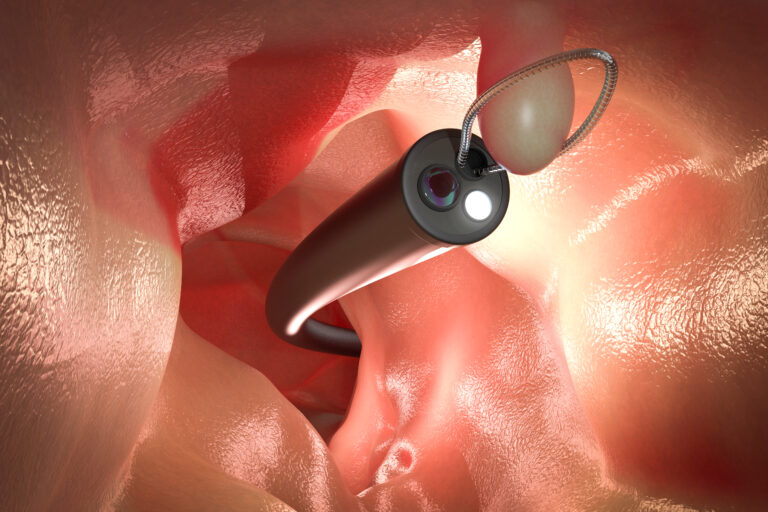
大腸の管の表面(最も浅い層)は粘膜でできています。この粘膜層の一部がイボのように隆起してできたもののことを大腸ポリープといいます。
大腸ポリープはその構造(組織)により腫瘍性のポリープとそれ以外(非腫瘍性)のものに分けられ、専門的にはさらにこまかく分類されます。このうち、大腸がんになる可能性があるものは腫瘍性ポリープである「腺腫」です。
大腸がんは、正常な粘膜から腺腫(良性腫瘍)が生じ、それが悪性化してがんになる場合と、腺腫の状態を経ずに一気にがんになる場合とがあります。多くは腺腫となった後に大腸がんになるものであり、腺腫のうちにそのポリープを取ってしまうことで大腸がんを予防することができます。
大腸の腺腫性ポリープの最大の危険因子は、年齢(50才以上)および大腸がんの家族歴です。親兄弟が大腸カメラを受けて、大腸ポリープがあると言われた方は、一度検査されることをオススメしております。
特に大腸ポリープが多発している方が多い家系や、大腸がんの方が多い家系の場合には、家族性・遺伝性腫瘍(大腸ポリポーシス・リンチ症候群)のことがあるため、注意が必要です。
また、年齢に関しては50歳以上が特に危険因子とされていますが、統計上は40歳近くから増加が顕著となってきていますので、40歳となった時点(可能であれば30代のうちに)で一度大腸内視鏡(大腸カメラ)検査を受けておくのが理想です。
加えて、信頼性が高い海外論文により確実視されている危険因子には、赤身肉(特にウィンナーなどの保存・加工肉の過剰摂取)、高カロリーな食事習慣、肥満(運動不足)、過量のアルコール、喫煙があります。逆に、運動不足の解消などの生活習慣の改善により、発生率を低下させられる可能性も示唆されていますが、効果は限定的であるとも考えられています。また、患者さんの中には、遺伝性大腸がんという、家系的に大腸がんになりやすい方がおられ、特に、「大腸にたくさんのポリープができる場合(家族性ポリポーシス)」、「家族内に大腸がんや関連する多臓器がんを多く発生する場合(リンチ症候群)などの場合」に疑われます。
よって、血縁家族に大腸ポリープや大腸がんと診断された方がいる場合には、年齢が若くても、積極的に検査を受けることがすすめられています。欧米では、一親等に大腸がんの血縁家族の方がいると、自分の危険度が3倍近くになるというデータもあります。
小さなポリープでは、ほとんどの場合において無症状です。
つまりポリープのほとんどは、大腸内視鏡(大腸カメラ)検査で偶然に見つかっています。 大きなポリープでは、時に出血や、粘液便、腹痛、便通異常などをきたす場合がありますが、やはりほとんどは無症状です。
大腸がんになる可能性のあるポリープをより早期に見つけるためには、症状がないうちでも、大腸内視鏡(大腸カメラ)検査を中心としたがん検診を受けることが重要です。
がん化しうるポリープは、発見次第、切除することが望ましいと言えます。欧米では、小さい段階で腺腫性ポリープを切除することで、大腸がんによる死亡率を低下しうることが示されています。
日本のガイドラインでは、5mm以下のポリープに関して、即座に切除せずに、経過観察する選択肢も許容されています。しかし、経過観察していく手間があること、観察中に増大していけば結局切除が推奨されること、患者さんが精神的な負担を抱えたままであること、小さなポリープが次の検査で発見できない可能性があることなど、小さいポリープでも患者さん自身が切除を希望する場合が多数であることなどの理由から、実務上は、小さくても発見次第切除される場合が多いのが現状です。
腺腫性ポリープと、リンパ節転移の危険性がほとんどない大腸がんについては、内視鏡による治療により治癒可能です。
治療の方法は、病変の形(肉眼系)や大きさにより使い分けられ、ポリペクトミーや、粘膜切除術(EMR)、粘膜下層剥離術(ESD)などの方法があります。このうち、外来で施行可能なのは、ポリペクトミーとEMRです。
また、当院では検査同日の日帰りの治療をしており、検査と治療を別々の日にすることはありませんが、外来で安全に内視鏡治療を行うために、ポリープの大きさや個数によっては当日施行出来ない場合があります。
外来での切除が危険と判断される場合、大きなポリープで一括切除が望ましい場合や、抗血小板薬・抗凝固薬などの血液をサラサラにする薬を止めることが難しい方の場合などでは、入院可能な専門施設や医療機関をご紹介させていただいております。
ポリープ切除による主な合併症は、出血(術中出血、後出血)と穿孔ですが、特に頻度などから問題となるのは後出血です。後出血は、検査治療後に自宅に戻ってから、治療部位から再出血をすることをいい、0.3~1%程度の低い確率ですが、一定の確率で認める事象です。
後出血は、術後安静を保っていたとしても起こりえますが、腹圧をかける運動や動作、アルコールや刺激物の摂取で出血が誘発されやすくなります。また出血した場合には、ときに入院治療を要し地域基幹病院などへご紹介することもあります。そのため、ポリープを切除した場合には、これらの合併症予防の観点から、1~2週間程度、運動・飲酒・遠出の外出を控えていただくようお願いしております
| 検査/保険負担割合 | 1割 | 2割 | 3割 |
|---|---|---|---|
| 大腸カメラ | 2,100円 | 4,200円 | 6,300円 |
| 大腸ポリープ切除 | 6,300〜8,100円 | 12,600〜16,200円 | 18,900〜24,300円 |
※金額は検査代のみの概算となります。初診料・再診療管理料等は含まれておりません。
※使用する薬剤の種類や点滴の有無により金額が前後します。
※大腸内視鏡検査前の検査食代は含まれておりません。